 上記のようにご自分の皮膚のことで長年悩んでいませんか?
上記のようにご自分の皮膚のことで長年悩んでいませんか?そのお悩み、すべて私たちにお任せください。まずは、一度お気軽にご相談ください。どんなことでも丁寧な対応をお約束します。

「日に当たるとぶつぶつができる。」
「日に当たるとかゆみがある。」
「天気の良い日に1日外にいたら日焼けした。痛い。」
「何もしていないのに赤くなっている。湿布は貼ってたけど、何ともなかったのに・・・。」
日光でアレルギー??
紫外線対策しているのに、何で??
今まで何も症状はなかったのに・・・。
春や夏になると毎年なっている気がする。
そういった疑問を抱いているあなたが、正しい情報を得られるように、皮膚科専門医が詳しく説明します。
目次

日光でアレルギーは起こります。
アレルギーとは、体内に異物が侵入した時に、本来なら生体を守るために働く免疫反応が、病的に機能して、生体に障害を起こすことを言います。
光線が影響し皮膚炎などの障害を起こしたものを光線性皮膚症と呼びます。
誰にでも起きる症状(光毒性反応)と、
病的に生じる症状(光アレルギー性反応) があります。
通常の日光暴露で起きるものを光線過敏性皮膚症と言い、原因によって内因性と外因性があります。
化粧水やぬり薬、食物など体外からの光感作物質*が皮膚に到達し、日光の刺激により発症します。薬剤によることが多いです。
*(UVB、UVAを吸収した生体分子)光感作物質(標的分子:クロモフォア)
光毒性、光アレルギー性どちらも発生機序としてあり得ます。
接触皮膚炎、いわゆる『かぶれ』 です。
光毒性物質に暴露されたあと紫外線が当たり、発症します。
ソラレンを含む柑橘類、香料、キク科、セリ科、クワ科などの植物で生じます。
原因物質に繰り返し暴露することで、感作が成立しアレルギー反応により発症します。
光感作物質が皮膚に到達し、日光の刺激で有害な物質に変化し皮膚障害を起こします。
体内からの光感作物質の影響は

テトラサイクリン系の抗菌剤やスルホンアミド、サイアザイドなどの薬剤、フェノチアジン、経口糖尿病薬(スルホニル尿素)、鎮痛薬(ケトプロフェン:湿布によるものが有名。湿布を貼らなくなってから数週間経っていても症状が出ることで有名です。少なくとも4週間は紫外線対策が必要です。)抗ヒスタミン薬(メキタジン、ジフェンヒドラミン、クロルフェニラミン)などの薬剤で起こります。
薬剤性の場合は日光にあたった場所のみ皮膚症状が出現します。
皮膚表面からの光感作物質の影響は

ぬり薬、化粧水、香料、香油(ベルガモットオイルなど)、イチジクやセロリの果汁、タール、色素(アクリジン系、エオジン系)などによるものが多いです。毛染めのパラフェニレンジアミンなども原因になります。
| 光毒性反応 | 光アレルギー性反応 | |
| 初回日光暴露時の反応 | あり | なし |
| 薬剤摂取から反応までの時間 | なし | あり |
| 反応に必要な薬剤濃度 | 高い | 低い |
| 反応に必要な照射量 | 多い | 少ない |
| 以前発症したところと別部位の再燃 | なし | あり |
| 皮膚症状 | 日焼けのような赤み | 多様(湿疹のようなものが多い) |
体内の光感作物質が原因。日光じんましん、多形日光疹、慢性光線性皮膚炎があります。
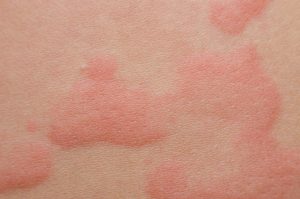
即時型光アレルギー性反応。日光照射15分以内にじんましんを生じ、1−2時間で消失します。広範囲に出現すると、頭頭やめまいが起きることもあります。女性に多いです。
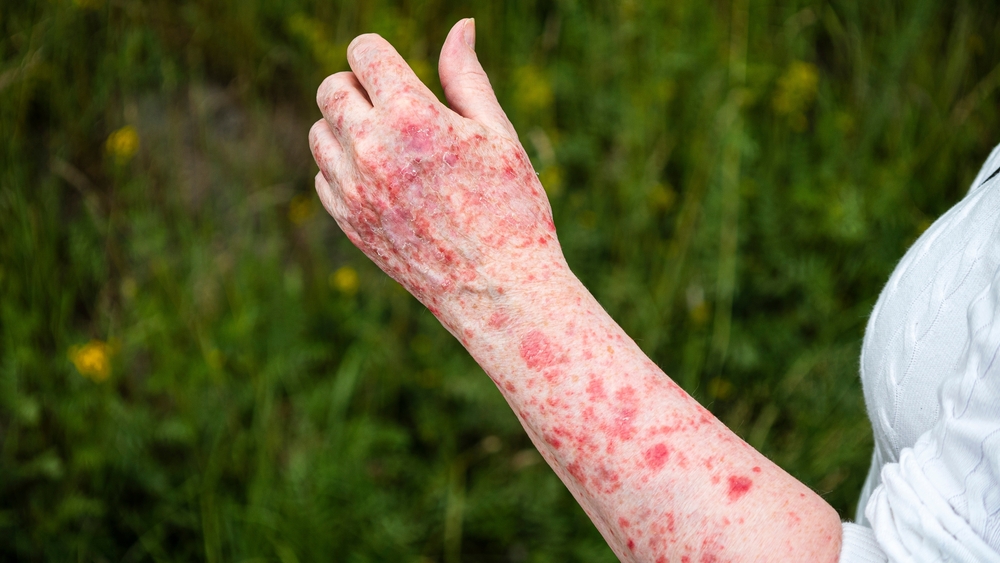
若い女性に好発。春から夏にかけて、強い日光暴露後に、日光暴露部位に1−2日して赤み、小さいぶつぶつ(丘疹)、小さい水ぶくれが一過性に生じます。毎年同じような皮膚症状が出現します。
遅延型のアレルギーと考えられてはいますが、原因不明です。家族内発症もあり遺伝的素因が関与している可能性もあります。
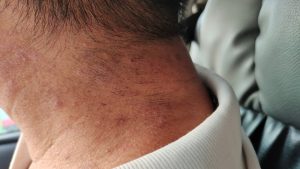
露光部の皮膚に持続性の赤み、ぶつぶつ(丘疹)、皮膚がやや硬くなった(苔癬化:たいせんか)状態で、かゆみがあり、日光が当たらないところ(非露光部)にも広がったりします。広範囲の波長領域に高度の光線過敏を示す疾患です。中高年男性に好発し、顔面やうなじ、手背などに、一年中、露光部に、かゆみの強い慢性湿疹性病変が続きます。難治性。
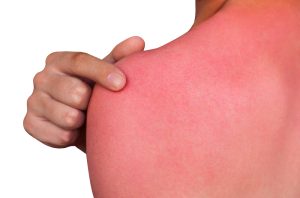
過剰に日光を浴びた時に起きる皮膚炎。いわゆる日焼けです。
紫外線(UV)は1年中降り注いでいます。真空紫外域(100〜190nm)以外の紫外線はUVC(190〜290nm)、UVB(290〜320nm)、UVA(320〜400nm)に分けられます。
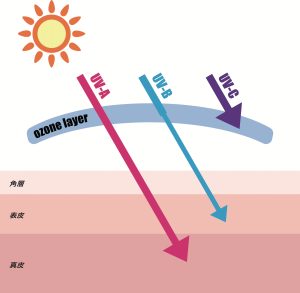
日光暴露(主にUVB)数時間後に赤みを生じ、6〜24時間でピークになります。その後水ぶくれ、痛みや灼熱感を生じ(サンバーン)、徐々に皮膚がむけていき、色素沈着(サンタン)または色素脱失を残して治ります。UVBが原因。
真夏の直射日光で大量のUVAに暴露されると赤くならずに褐色になることがあります。
日本人の皮膚は紫外線に対する感受性からスキンタイプII~Ⅳに分けられます。
スキンタイプII 常にサンバーンを起こし、その後少しサンタンを起こす
スキンタイプⅢ 時々サンバーンを起こし、その後必ずサンタンを起こす
スキンタイプⅣ サンバーンは起こさないが、必ずサンタンを起こす
サンバーンは色白の人ほどなりやすいです。スキンタイプIIの色白の方は、光老化を起こしやすく、皮膚がんになりやすいので、特に注意が必要です。

外用治療、遮光(紫外線対策 帽子、日傘、アームカバー、日焼け止めの使用など)

紫外線散乱剤(紫外線を反射する)・・・ 酸化チタン、酸化亜鉛、酸化セリウム
紫外線吸収剤(紫外線を吸収し熱エネルギーや化学エネルギーにかえる)・・・ケイヒ
お肌が弱い方は紫外線吸収剤のないもの(紫外線散乱剤のみ配合のもの)を使用されてください。
UVBの防止効果の指標・・・SPF(sun protection factor)
UVAの防止効果の指標・・・PA(protection grade of UVA)
どちらの指標も、日焼け止めを塗った時に、何も塗ってない場合と比べて、何倍の紫外線量に耐えられるかを示しています。
UVBの最大値は50 それ以上の値は50+で表示されています。
PAは+の数で効果の強さを表しており、最大で4段階(++++)
値が強いものを使用しているので安心。ではありません。
SPF50を塗った場合、何も塗ってない時に比べて50倍の紫外線量を浴びると日焼けを生じ始めます。
日焼け止めは、2−3時間おきに塗り直しが必要です。難しければ紫外線防御力のあるパウダーなどを使用し、メイク直しをするなども良いかと思います。

紫外線量は5~8月がピークです。くもりの日でも紫外線の80%以上が通過します。屋外では太陽から届く紫外線量と、空気中に散乱している紫外線量は同等です。
地面の種類によって紫外線の反射率は異なり、コンクリートでは5−6%、水面では10−100%、雪面では80%の反射率です。プールや海水浴では水面からの反射の分も考慮する必要があります。
紫外線量=紫外線の強さ×時間
弱い紫外線でも長時間浴びれは、紫外線量は増えます。曇りの日も忘れずに紫外線対策をされてくださいね。
この記事が少しでも皆様のお役に立てれば幸いです。
引用:
最新皮膚科学体系
あたらしい皮膚科学 第3版
皮膚科学第11版
皮膚疾患 最新の治療 2025−2026
病気がみえる vol.14
2e UV BOOK
日本皮膚科学会ホームページ 皮膚科Q&A
紫外線環境保健マニュアル2020
